Bij integrale ketenzorg, ook wel transmurale zorg genoemd, zijn er veel risico's voor de patiëntveiligheid. Laten we dat met een voorbeeld uitleggen:
De patiënt die een operatie nodig heeft om haar linkerheup te laten vervangen, is een 72-jarige vrouw met een milde vorm van Alzheimer en diabetes type 2. Voor haar familie en vrienden is zij de bron van knuffels, zelfgemaakte maaltijden en tijdloos advies.
Een gebrekkige communicatie voorafgaand aan de operatie tussen haar verpleegkundige en het chirurgische team over bijvoorbeeld urineweginfecties kan leiden tot een incident of een slecht chirurgisch resultaat. Ook kan een gebrek aan kennis over de risico's van vallen binnenshuis leiden tot een ongewenste situatie - en dat kan tot een nieuwe opname, vertraagd herstel en hogere zorgkosten leiden.
Duidelijke communicatielijnen tussen het operatieteam en de primaire zorgverlener van de patiënt en hun familielid kunnen ongewenste voorvallen helpen voorkomen. Al deze informatie moet worden gedocumenteerd in het elektronische patiëntendossier (EPD) en elektronisch worden gedeeld met het hele zorgteam van de patiënt. Het doel van deze holistische aanpak? De heupoperatie van deze patiënt is niet alleen een op zichzelf staande procedure. Het maakt deel uit van geïntegreerde zorg - transmurale zorg - dat zich in de loop van de tijd aanpast aan de behoeften van deze patiënt. Het behandelt verschillende aspecten en zorgniveaus en omvat, maar is niet beperkt tot, haar medische behoeften. Het is een praktische aanpak om de patiëntveiligheid te waarborgen.
>> Lees meer over het belang van communicatie in onze blog "De essentie van communicatie in patiëntveiligheid".
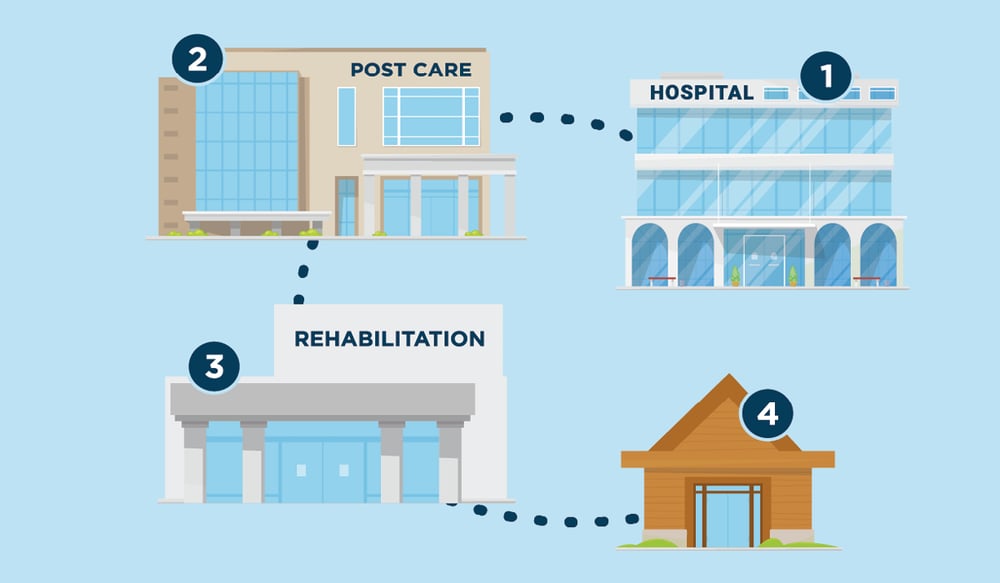
Wat is ketenzorg?
Ketenzorg is het concept van een geïntegreerd zorgsysteem met alle relevante zorgaanbieders samen, waarin de patiënt centraal staat en bij elke volgende stap wordt begeleid. We spreken hierbij ook wel over transmurale zorg. In de loop van de tijd doorloopt de patiënt verschillende onderdelen van het systeem, afhankelijk van de fase van de behandeling of de zorgbehoefte. De term wordt ook gebruikt om te beschrijven hoe zorgverleners een patiënt volgen van preventieve zorg, via medische ingrepen, tot revalidatie en nazorg.
Het belang ervan ligt in het vermogen om zorgorganisaties en ambulante aanbieders in staat te stellen de zorg met de patiënt in de loop van de tijd mee te ontwikkelen, de kwaliteit te waarborgen en eventuele hiaten in de zorg op te vullen. Het erkent dat de gezondheid van een patiënt kwetsbaar kan zijn of negatief beïnvloed kan worden tussen de verschillende contactmomenten (bijv. tussen ontslag uit het ziekenhuis en nazorg door de huisarts).
Coördinatie binnen de volledige zorgketen
Ongeacht het postoperatieve plan is het belangrijk om ervoor te zorgen dat iedereen in het zorgteam van de patiënt op de juiste manier wordt geïnformeerd en dat er een goede overdracht plaatsvindt om mogelijke risico's te vermijden.
Het ontslagproces is een belangrijk onderdeel bij integrale zorg - en een cruciale kans voor patiënteneducatie. Algemene instructies voor ontslag die aan patiënten worden verstrekt, kunnen bijvoorbeeld de volgende zijn:
- Wondzorg, zoals het observeren van de wond op eventuele veranderingen, het voorkomen van infectie door handen te wassen en gedurende vijf tot zeven dagen niet douchen;
- Zitten en slapen, inclusief het gebruik van stoelen met armleuningen en niet langer dan 30 tot 45 minuten zitten;
- Veilig bewegen, waaronder het gebruik van een stok, krukken of een rollator en het doen van voorgeschreven oefeningen;
- Nazorg, zoals het maken van een afspraak om nietjes binnen twee weken te laten verwijderen.
Het belangrijkste bij integrale zorg - bij fysiotherapie, pijnbestrijding en ontslag naar huis of een revalidatiecentrum - is ervoor te zorgen dat iedereen toegang heeft tot de juiste informatie over de patiënt. Dit verkleint de kans op ongewenste situaties die kunnen resulteren in onnodige pijn of bijvoorbeeld een val thuis door slecht geplaatste elektrische snoeren.
Hoe gebruik je de terugvraagmethode
Zorgteams moeten tijd investeren om ervoor te zorgen dat de patiënt haar chirurgische plan begrijpt en of de patiënt voor herstel naar huis of naar een revalidatiecentrum wordt gestuurd, en wanneer dat zal gebeuren. Bewustwording van culturele en taalbarrières, naast eventuele cognitieve uitdagingen, is ook een belangrijk onderdeel binnen de geïntegreerde zorgketen.
Het gebruik van de terugvraagmethode (teach-back) helpt om ervoor te zorgen dat patiënten en hun familieleden de chirurgische procedure en het herstelproces begrijpen, naast mobiliteit en pijnmanagement. Deze techniek helpt bij het vertalen van medische terminologie, ongeacht het opleidingsniveau van de patiënt.
De teach-back handleiding, ontwikkeld door het Amerikaanse Agentschap voor onderzoek en kwaliteit in de gezondheidszorg, adviseert het volgende:
- Gebruik de terugvraagmethode bij alle patiënten;
- Begin met de belangrijkste boodschap die de patiënt moet horen;
- Beperk de communicatie tot twee tot vier hoofdpunten;
- Herformuleer de boodschap totdat de patiënt laat zien dat hij het begrijpt.
Voorbeelden van uitdrukkingen die een arts kan gebruiken om ervoor te zorgen dat de patiënt het begrijpt, zijn onder meer: “Voor de zekerheid wil ik zeker weten dat we elkaar begrijpen. Kunt u mij vertellen…?" of "Kunt u me laten zien hoe u uw inhalator thuis zou gebruiken?"
Patiënten met dementie of de ziekte van Alzheimer brengen speciale uitdagingen met zich mee. Maar in een publicatie van het Amerikaanse ministerie van Volksgezondheid in 2017 werd geconcludeerd dat zorgcoördinatie oudere volwassenen met chronische aandoeningen kan helpen, inclusief mensen met dementie. Volgens de publicatie is het belangrijk om mogelijke oorzaken van fragmentatie in de zorgverlening aan te pakken, waardoor de kwaliteit van de zorg en de gezondheidsresultaten voor patiënten en hun zorgverleners worden verbeterd.
Clinici moeten overleggen met een begeleider of voogd wanneer een patiënt met dementie zelf geen beslissingen kan nemen, in het bijzonder bij medische procedures zoals chirurgie, aldus de Alzheimer's Association. Als deze principes niet worden toegepast, kan dit leiden tot een gebrek aan begrip van het zorgplan, de mobiliteit of de pijnstilling van de patiënt, wat hun herstel kan vertragen. Duidelijke en gedocumenteerde communicatie tussen clinici en familieleden of vrienden in de gehele zorgketen kan helpen om ongewenste situaties te voorkomen.
Ondersteun ketenzorg met software toepassingen
Binnen de hele zorgketen hebben zorgorganisaties de mogelijkheid om te werken aan persoonsgerichte zorg: patiënten en hun families hebben een uniek perspectief en zowel hun klachten als positieve feedback moet altijd serieus worden genomen. Een snelle en nauwkeurige opvolging van klachten kan bijvoorbeeld een negatieve ervaring omzetten in een positieve voor de patiënt en de zorgorganisatie helpen bij het opbouwen van een goede reputatie en het vermijden van de hoge kosten van mogelijke claims.
Dankzij de technologie van vandaag kan feedback eenvoudig worden verzameld via een online formulier. De voortgang van elk dossier kan op ieder moment worden gevolgd en, waar nodig, onder de aandacht van het management worden gebracht door middel van meldingen en rapportages.
Bij transmurale zorg zullen er helaas altijd risico's zijn, groot en klein. Help bij het bevorderen van de aandacht voor kwaliteit en risicobeheer in jullie organisatie. Lees meer over onze softwareoplossingen voor het melden van incidenten en klachten.
In ons eBook over veiligheidscultuur in de gezondheidszorg lees je meer over hoe het verbeteren van de veiligheidscultuur de patiëntveiligheid kan helpen vergroten.

%20(3)%20(1).jpg)
.jpg?length=500&name=170131%20VIM%20platform%20(1).jpg)

